آرتریت روماتوئید (Rheumatoid Arthritis) یکی از شایع ترین بیماری های کالژن وسکوالر است و به عنوان یک پزشک عمومی حتماً با این بیماران برخورد خواهیم کرد. این بیماری گاهی اوقات روماتوئید هم نامیده میشود.
RA شایع ترین بیماری التهابی مفصلی است و شیوعی در حدود %۱ دارد )که به نسبت باقی بیماری های روماتیسمی باالست( و شیوع آن در خانم ها ۲ تا ۳ برابر آقایان است. هرچقدر که سن باال برود شیوع RA هم بیشتر میشود، به عبارتی RA بیماری میانساالن است نه جوانان و متوسط سنی بیماران ۲۲ تا ۲۵ سال است، به طوری که هرچه به ۲۵ نزدیک تر شویم شیوع هم باال تر میرود. بین ۲۵ سالگی تا ۵۲ در منحنی شیوع بیماری یک کفه (Plateau) داریم و در ۵۲ سالگی شیوع بیماری کم میشود. پس احتمال اینکه فرد ۰۵ ساله ای کیس جدید RA باشد پایین است. میزان بروز )یا انسیدانس( روماتوئید در سال، ۰۵ در ۱۵۵٫۵۵۵ در خانم ها و نصف این میزان در آقایان است.
سوالی که همیشه بیماران از ما خواهند پرسید این است که علت بیماری چیست و باید بتوانیم به آنها پاسخ دهیم. علت RA پاسخ به یک agent خارجی )که نمیدانیم چیست( در فردی است که از نظر ژنتیکی مستعد است. طبیعتاً اگر عوامل بیرونی مسئول بیماری را میشناختیم، میتوانستیم جلوی بروز آن را بگیریم. استعداد ژنتیکی در اینجا به معنی یک وراثت مندلی نیست و بیماری لزوماً در اقوام فرد دیده نمیشود، بلکه استعداد ابتال به بیماری در فرد به ارث میرسد و اگر فرد خوش شانس باشد و در شرایط بروز بیماری قرار نگیرد، هرگز دچار RA نمیشود.
پاتوژنز بیماری به این صورت است که یک آنتیژن خارجی یا میکروارگانیسم عفونی، وارد بدن میشود. این عامل یک cross-reaction با آنتیژن های سینوویال دارد و مفاصلی که سینوویوم دارند را درگیر میکند )البته اعضای دیگر بدن هم میتوانند درگیر شوند ولی مشکل اصلی بیمار در مفاصل سینوویال است(. به مفاصلی که سینوویوم دارند مفاصل Diarthrodial گفته میشود که در آن ها دو سطح در محیطی مملو از سینوویوم مقابل هم حرکت میکنند )البته چند مفصل سینوویوم دار غیر diarthridial هم داریم که بعدتر گفته میشود(. این کراس ریاکشن یا مشابهت آنتیژنی باعث فعالیت سلول های T میشود.
)از اینجا به بعد پاتوژنز روماتوئید مهمه و به فهم پاتوژنز بیماری های دیگه هم کمک میکنه، پس دقیق تر بخونیدش(
همانطور که گفتیم قدم اول پاتوژنز یک آنتیژن است که هنوز ناشناخته است، ولی حدس زده میشود که مایکوباکتریوم )عامل سل(، مایکوپالسما، برخی عفونت های ویروسی )مثل اپشتین-بار( و برخی آنتیژن های خودی )کالژن تیپ II و پروتئوگلیکان ها( در این بیماری موثرند که مهم ترین عامل در این لیست مایکوباکتریوم و مایکوپالسما است. در این میان چیزی وجود دارد به نام HSP .Heat Shock Protein (HSP) ها پلیپپتید هایی هستند با وزن مولکولی ۰۵ تا ۰۵ کیلو دالتون و همهی سلول های زنده )شامل میکروب ها( آنها را دارند. HSP ها در پاسخ به استرس آزاد میشوند. HSP ای که
آنتیژن شناخته شده در روماتوئید است، HSP 65 است ۰۲( وزن مولکولی آن است(. این پروتئین از هرکجا که بیاید، مثالً از مایکوپالسما، کامالً مشابه HSP 65 بدن ماست و این تشابه آنتیژنی باعث شروع بیماری میشود.
شواهد زیادی بر وجود استعداد ژنتیکی برای بیماری وجود دارد. %۱۵ بیماران یک وابستهی درجه ۱ مبتال دارند )و به علت شناختی که از بیماری دارند، بیشترین همکاری را با شما در حین درمان دارند(. همچنین در دوقولوی های مونوزیگوت احتمال ابتالی هر دو نفر به بیماری ۰ برابر دیزیگوت هاست. به طور کلی %۰۵ استعداد به ابتال را فاکتور های ژنتیکی تعیین میکند. مهم ترین ریسک فاکتور ژنتیکی ابتال به RA، HLA-DR4 است، به ویژه ساب تایپ DRB1 0401 )که در %۵۵ مبتالیان RA مثبت است ولی فقط در %۲۰ کل جامعه مثبت است( و کمتر از آن .DRB1 0404 برخی HLA های دیگر هم مثل DRB1 0101 هم با RA رابطه دارند. ژنتیک عالوه بر بروز بیماری در شدت آن هم اثر دارد. مثال HLA-B1 در افرادی که CCP+ هستند و سیگار هم میکشند باعث افزایش ریسک بیماری شدید و کاهش پاسخ به درمان میشود. )این ۲ مورد بعدی رو حفظ نکنید، فقط در جریان باشین که همچین چیزی هم هست( برخی شواهد نشان میدهد افرادی با HLA های DR5,DR2,DR3,DR7 در برابر روماتوئید محافظت میشوند. به عالوه تنها ژن های موثر HLA ها نیستند، بلکه ژن هایی مانند PTPN 22 , PAD14 , STAT4, CD244 , FCLR3 , TNF-AIP3 , TRAF1 هم در بیماری موثرند.
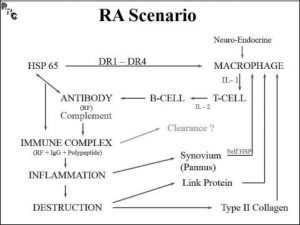
بعد از ورود آنتیژن، اولین چیزی که درگیر میشود ماکروفاژ ها هستند )به عنوان APC ها(. وقتی ماکروفاژ با آنتیژن برخورد کند فعال میشود و سایتوکاین آزاد میکند، که مهمترین آن ها IL-1 است. IL-1 باعث فعال شدن سلول های T میشود. اثر عرضهی آنتیژنی هم به کمک رسپتور DR ماکروفاژ انجام می شود تا قسمت اصلی آنتیژن بیگانه در سطح ماکروفاژ به T cell ها عرضه شود. سلول های T با گیرنده های خود به آنتیژن عرضه شده میچسبند و پس از فعال شدنشان توسط IL-1، خودشان شروع به تولید سایتوکاین میکنند که در راس آن ها IL-2 قرار دارد.
سلول های Tفعال شده عمدتاً از نوع CD4 هستند و دو نوع T helper در بیماری زایی روماتوئید دخیلند. یکی Th1 )القا کننده ی عمدهی اختالالت ایمنی( و دیگری Th17 .Th17 فاکتور هایی از جمله اینترلوکین های ۱۵، ۲۱، ۲۲، ۲۰، ۰، TNFα و GMcsf را تولید میکند که همگی اهمیت دارند زیرا میتوانیم بر علیه آن ها دارو بسازیم، مثالً در حال حاضر anti IL-6 و anti TNF ساخته شدهاند. این سایتوکاین ها در شروع پروسه های التهابی موثرند. عالوه بر سایتوکاین ها، سلول های T باعث فعال شدن سلول های B و تبدیل شدن آن ها به پالسماسل هایی که آنتیبادی تولید میکنند هم میشوند. این آنتیبادی ها با آنتیژن های اولیه واکنش میدهند و یک ایمونوکمپلکس میسازند.با فعال شدن سیستم کمپلمان، ایمونوکمپلکس ایجاد شده روی هدف (target) خود مینشیند که در بیماری روماتوئید سینوویال است.
سلول های B آنتیبادی های مختلفی ترشح میکنند، ولی یکی از آن ها اهمیت بیشتری دارد زیرا در تست های تشخیصی از آن استفاده میشود. این آنتی بادی یک IgG است، که بر علیه خود آن آنتی بادی دیگری به نام RF (Rheumatoid Factor) تشکیل میشود. به نظر میرسد دلیل اینکه IgG خود بدن به عنوان یک آنتیژن بیگانه شناخته میشود، وجود یک اختالل ساختمانی در آن است )اختالل در AB .)Galactosylation های تولید شده انواع مختلفی دارند، ولی تنها RFی که در روند بیماری زایی نقش دارد که یک IgM است و به آزمایشگاه درخواست اندازه گیری RF تیپ IgM را میدهیم که به کمک تست التکس انجام می شود )یعنی برای آزمایش مینویسیم .)RF (latex)
بعد از نشستن ایمونوکمپلکس و کمپلمان روی سینوویم، التهاب ایجاد میشود. التهاب باعث فراخوانی PMN ها (Polymorphonuclear leucocytes) به محل و دگرانوله شدن آن ها میشود. دگرانوله شدن باعث آزاد سازی آنیون های سوپر اکساید، آنزیم های لیزوزومی، برخی سایتوکاین ها و… میشود و پروسهی التهابی داخل مفصل پیشرفت میکند.
از ابتدای پاتوژنز تا اینجا چندین بار به نقش سایتوکاین ها اشاره شد. مهم ترین سایتوکاین های دخیل در روماتوئید IL-1، TNFα، IL-6 و IL-17 هستند و در صورت تهیهی دارو بر علیه آن ها میتوانیم روند بیماری را متوقف کنیم. آنتیبادی های مصنوعی که بر علیه سایتوکاین ها ساخته شده، علت اصلی موفقیت امروزهی ما در درمان RA میباشد. در حال حاضر علیه هر ۰ تای این سایتوکاین ها دارو داریم که به نام دارو های بیولوژیک شناخته میشوند.
در افراد عادی هم ممکن است آنتیژن وارد بدن شود و کل این پروسه اتفاق بیفتد، ولی یک فرد نرمال مکانیسمی برای حذف کمپلکس های دخیل در RA وجود دارد و باعث clearance آن ها از مفاصل میشود ولی در فرد مبتال به RA این مکانیسم اختالل دارد. به عالوه محور Neuro-Endocrine تنظیم کنندهی پروسهی بیماری است و اگر حس کند واکنش انجام شده بیش از حد است و یک التهاب پایدار در بدن تولید کرده، با اثر مهاری خود روی ماکروفاژ ها کل محور را از کار میاندازد. پس در بیماران RA محور Neuro-Endocrine هم به هم ریخته.

خالصهی پاتوژنز تا اینجا: HSP 65 در فردی که DR1 یا DR4 مثبت دارد باعث فعال شدن ماکروفاژ شده، IL-1 سلول T را فعال میکند و IL-2 سلول B را فعال میکند. آنتیبادی یا RF تولید میشود که به همراه کمپلمان باعث التهاب میشود.
مشکل واقعی بعد از التهاب سینوویال رخ میدهد، زیرا از سلول های سینوویال مفاصل هم HSP 65 آزاد میشود. با شروع آزاد شدن HSP 65 به مقادیر زیاد از خود مفصل، مریض بدبخت میشود! زیرا دیگر نیازی به ورود HSP 65 خارجی نیست و خود فرد با ترشح HSP 65 تا آخر عمرش باعث تداوم مسیر بیماری میشود. اگر نتوانیم تا قبل از این مرحله جلوی بیماری را بگیریم، مریض تا آخر عمر باید دارو مصرف کند و تحت کنترل باشد ولی در حال حاضر تالش بر این است که هرچه زودتر بیماران شناسایی شوند تا قبل از رسیدن به این وضعیت جلوی سیر بیماری را بگیریم و فرد درمان شود.
التهاب و تخریب مفصل باعث ایجاد شدن پروتئین های دیگری هم مثل Link Protein و Type II Collagen هم میشود که خود به عنوان آنتیژن عمل میکنند.
سینویال موجود در مفصل روماتوئید Pannus نامیده میشود و یک سینوویال هایپرتروفیک است و در MRIمفصل کامالً قابل تشخیص است. به همین دلیل در روش های تشخیصی جدید تر قبل از مثبت شدن آنتی بادی ها ممکن است مفصل بیمار را MRI کنیم تا با دیدن پانوس به تشخیص برسیم.
اگر HSP 65خارجی کامالً مشابه HSP 65 بدن است چرا آنتیژن است؟ در حالت عادی HSP 65 در بدن طی شرایط خاصی به میزان خیلی کم ترشح شده، فعالیت استرسی اش را انجام میدهد و تمام میشود. ولی در شرایط بیماری و ورود HSP خارجی این میزان زیاد است که باعث برانگیخته شدن سیستم ایمنی میگردد.
ممکن است بیمار سالها RF+ باشد ولی به علت خوب بودن clearance و کارکرد مناسب محور Neuro-Endocrine عالئم بیماری در وی شروع نشده باشد که باید مراقب این افراد باشیم.
عالئم بالینی RA به دو دسته تقسیم میشوند: عالئم مفصلی و عالئم خارج مفصلی. با این که RA عمدتا بیماری مفاصل سینوویال است ولی اعضای دیگر را هم ممکن است درگیر کند، ولی نه به شدّت درگیری لوپوس.
عالئم مفصلی:
مفصل مبتال درد دارد، متورم است، tenderness دارد )اگر به آن دست بزنیم درد میگیرد(، با حرکت درد میگیرد، محدودیت حرکت دارد، ممکن است تغییر شکل (Deformity) پیدا کند و خشکی صبحگاهی دارد، پس یک بیماری التهابی است. خشکی صبحگاهی اینگونه تعریف میشود: حدّ اقل به مدت یک ساعت بعد از بیدار شدن در صبح، مفصل درگیر خشک است و در حرکت مشکل دارد و بعد از چند ساعت کم کم قابل استفاده میشود. خشکی صبحگاهی با ژلینگ (gelling) که در آرتروز دیده میشود متفاوت است. فرد دچار آرتروز حتی با بی حرکتی های کوتاه )مثالً نیم ساعت( هم مفاصلش دچار خشکی میشوند و بعد از چند دقیقه حرکت مشکلشان حل میشود.
بعضی از مفاصل hallmark بیماری روماتوئید هستند، از جمله دست ها:
دست ها اصلی ترین مفاصل درگیر در RA هستند. ممکن است در بیماری مفاصل دیگر هم درگیر باشند، یا در موارد نادری بیماری از مفصلی جز دست ها شروع شود، ولی دست ها هم حتماً در جریان بیماری درگیر میشوند. مشکالت دست ها شامل محدودیت حرکت، اشکال در جمع کردن دست ها، تورم، تغییر شکل، تندرنس و Tenosynovitis )درگیری تاندون ها و سینویال اطراف تاندون ها( در هر دو سطح فلکسور و اکستنسور میشود. Carpal Tunnel Syndrome در اثر تحت فشار قرار گرفتن عصب مدین حین عبور از تونل کارپال به علت تورم و ادم در مچ دست رخ میدهد و باعث گزگز انگشتان
میشود.
دفورمیتی های مهمی که در دست فرد رخ میدهد در چند سطح رخ میدهد:
۱- مفاصل ( metacarpophalangeal MCP، مفصل بین انگشت ها و کف دست ) :
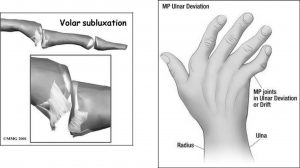
Volar subluxation : انگشت ها نسبت به متاکارپ ها پایین میافتند و در صورتی که فرد دست خود را صاف نگه دارد انگشت ها به سمت کف دست پایین افتادهاند.
Ulnar deviation : انگشت ها به سمت استخوان اولنا منحرف میشوند. در این حالت معموال مچ به سمت رادیوس منحرف میشود.
۲- انگشت ها:
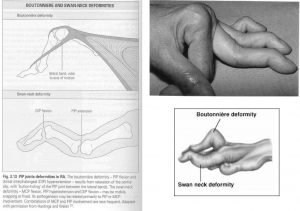
:Boutonniere یک هایپرفلکشن در PIP )مفصل وسط انگشت( اتفاق میافتد. در اثر این هایپر فلکشن تاندون اکسنسور انگشت از باالی مفصل سر میخورد و به پایین میافتد. در اثر این افتادگی، انگار که تاندون کوتاه شدهباشد و باعث هایپر اکستنشن در سر انگشت میشود. )یادمان باشد که اینجا خود مفصل DIP )مفصل انتهایی انگشت( درگیر نشده و هایپر اکستنشن آن به دلیل جا به جایی تاندون در مفصل PIP است(
Swan neck )گردن قو(: برعکس بوتونیر، مفصل PIP هایپر اکستند میشود و سر انگشت به صورت جبرانی به پایین کشیده میشود.
Trigger finger )انگشت ماشه ای(: همان tenosynovitis در تاندون های فلکسور است. به این صورت که تاندون درگیر اول با درد رو به رو میشود و بعد گیر میکند، یعنی مریض می گوید موقع باز کردن انگشتش اول مفصل گیر میکند و بعد ناگهان میپرد و باز میشود. بعد از مدتی کالً انگشت به خودی خود باز نمیشود و فرد باید آن را با دست دیگرش باز کند.
Opera glass hands : به دلیل درمان خوب، در حال حاضر دیگر دیده نمیشود. به این صورت بود که تخریب و خوردگی مفصل آن قدر زیاد میشد که استخوان های انگشت ها کوتاه میشدند و پوست برای مفصل زیاد میآمد و اگر انگشت فرد را میکشیدیم، به راحتی جلو میآمد و پوست مثل تلسکوپ باز میشد.
۳- شست:
Boutonniere-like
Volar subluxation
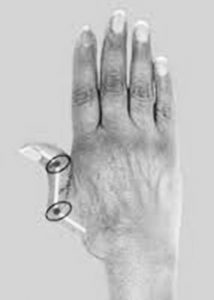
Z-line deformity : اداکشن زیاد متاکارپ اول به همراه فلکسیون شدید MCP و در نهایت هایپر اکستنشن فالنکس انتهایی شست. (حالت مشابه Z در شکل مقابل مشخص است)
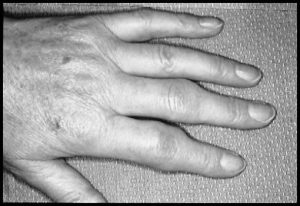
شکل باال التهاب مفصل PIP را نشان میدهد که از تظاهرات شایع RA است. یادمان باشد که DIP هیچگاه اولین مفصل درگیر نیست و اگر فردی با درد و تورم DIP به شما مراجعه کرد ولی MCP و PIP هایش خوب بود، RA ندارد. DIP ها در موارد شدید بیماری درگیر میشوند که عمدتا به دلیل یک آرتروز اضافه شده به RA بیمار است.
زانوها: عالئم مثل دست هاست. تورم، محدودیت حرکت )ماندن زانو در حالت فلکسیون و باز نشدن کامل آن(، درد، آتروفی عضلهی کوادریسپس به دلیل درد زانو و استفاده نکردن از زانو، دفرمیتی های [ genu varumپرانتزی: ])( و genu
[ valgusبرعکس قبلی: .]() ممکن است مفصل زانو لق شود. افیوژن درون مفصل ممکن است آن قدر زیاد شود که از توان نگهداری مفصل هم بگذرد و به پشت زانو برود و از فاصلهی دو سر عضلهی گاستروکنمیوس بگذرد و کیستی به نام کیست بکر تشکیل دهد.
زانو شتپُ
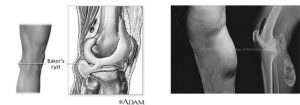
در این مورد کیست پاره شده و باعث درد و التهاب شدید میشود.
برای اینکه درست متوجه تورم بشویم باید مفاصل بیمار را به صورت قرینه نگاه کنیم تا تفاوت دو مفصل را ببینیم.
مچ پا و :foot مشابه اتفاقاتی که در مچ دست و خود دست میافتد اینجا هم میافتد. تورم در قدام یا خلف قوزک، محدودیت حرکت، دفرمیتی، پارگی تاندون آشیل )به علت تنوسینوویت یا حضور ندول روماتوئید(، Tarsal Tunnel Syndrome )تحت فشار قرار گرفتن عصب به علت ادم و التهاب شدید مچ پا(. بورسیت و تاندونیت آشیل و تنوسینوویت در تاندون های مختلف پا هم ممکن است رخ دهد.
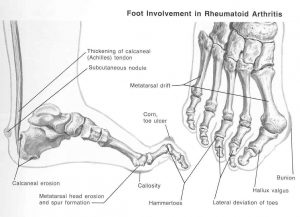
تاندون آشیل در صورت ضخیم شدن هم مستعد پارگی میشود. در استخوان های مختلف مثل کالکانئوس و مفصل MTP ممکن است خوردگی استخوان دیده شود. به عالوه به علت هایپر اکستنشن در مفصل MTP، سر استخوان با زمین تماس پیدا میکند و یک حالت callosity )ضخیم شدگی پوست و ایجاد زخم روی آن(. با هایپر اکستنشن MTP ، مفصل PIP هایپرفلکس میشود و سطح آن با کفش تماس پیدا میکند وزخم میشود. در انگشت اول و در مفصل MTP ممکن است یک deviation رخ دهد که Hallux Valgus نامیده میشود. هالوکس والگوس را نباید با Hallux rigidus که یک اختالل آرتریتی شایع است اشتباه گرفت، هرچند یک شکل دارند. در اثر برجسته شدن محل هالوکس والگوس و تماس آن با کفش، یک کیست التهابی به اسم Bunion تشکیل میشود. اگر اتفاق مشابهی در MTP پنجم رخ دهد، کیست حاصله Bunionette نامیده میشود.
Hammertoe یا دفورمیتی چکش آبی به صورت یک هایپراکستنشن در MTP و هایپرفلکشن جبرانی در PIP رخ میدهد. زخم حاصله از hammertoe و callosity از مشکالت عمدهی این بیماران است زیرا راحت خوب نمیشود و در راه رفتنشان مشکل ایجاد میشود.
گردن: فرق بزرگ آرتریت روماتوئید با آرتریت های سرونگاتیو )مثل )ankylosing spondylitis این است که مفاصل محیطی را درگیر میکند و نه مفاصل axial را. پس RAبا کمر و مهره های توراسیک اصالً کاری ندارد. ولی گردن را میتواند درگیر کند، زیرا مفصل بین زائدهی اودنتوئید )که از جسم مهرهای دوم باال میآید( و آرک قدامی مهرهی اول )اطلس(، سینوویال دارد. در نتیجه مفصل atlantoaxial ملتهب میشود و در آن subluxation یا نیمه دررفتگی ایجاد میشود که چند نوع قدامی، خلفی، عمودی یا در طرفین دارد. عالئم این عارضه کم شدن لوردوز گردن، درد یا مقاومت در حرکت گردن، عالمت lermitte )درد در اندام ها با فشار دادن سر(، عالئم رادیکولوپاتی و درگیری C2، و در بدترین حالت عالئم میلوپاتی است. )عالئم میلوپاتی: گزگز دست ها با خم کردن سر، به هم خوردن تعادل با انداختن سر و… که عالئم بد و خطرناکی هستند.(
شایع ترین در رفتگی مفصل atlantoaxial، حرکت آن به صورت عرضی است که بروز خارجی خاصی ندارد ولی در عکسبرداری واضح است. درجهی دوم شیوع، حرکت به پشت است. یعنی وقت بیمار گردنش را فلکس میکند، مفصل به عقب میرود و به نخاع فشار میآورد و عالئم میلوپاتی را میدهد. نادرترین حالت که بدترین حالت هم هست این است که زائدهی اودنتوئید کامالً از مفصل جدا شود و به باال برود و به قائدهی جمجمه فشار وارد کند که اختالالت جدی تنفسی میدهد.
مفاصل دیگری که میتوانند درگیر شوند:
TM Joint ( مفصل فک ) : مریض با خوردن و جویدن مشکل دارد و در مفصل خود درد دارد. گاهی کلیک و صدا هم در مفصل وجود دارد.
مفاصل Cricoarytenoid : این مفاصل هم سینوویال دارند و بیمار ممکن است با تغییر صدا به شما مراجعه کند.
Sternoclavicular and manubriosternal : مفاصل متحرکی نیستند ولی سینوویال دارند.
استخوانچه های گوش: بیمار ممکن است با کاهش شنوایی هدایتی مراجعه کند که با لوپوس متفاوت است.
عالئم خارج مفصلی: عمدتا در بیمارانی که RA شدید دارند دیده میشوند. شایع هستند و قسمت اعظمی از morbidity و mortality بیماران روماتیسمی از این معضالت است.
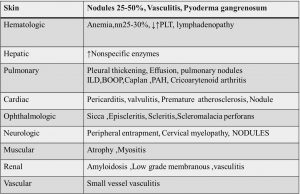
ندول های روماتوئید:یک بافت نسبتاً سفت با سایز متفاوت است که در سطوح اکستانسور وجود دارد )جاهایی که در معرض فشار مکانیکال است( و در مفصل آرنج و آشیل و پشت گردن شایع است، ولی به طور کلی در تمام بافت های بدن میتواند ایجاد شود، مثل قلب، ریه، مننژ و حتی چشم. در ۲۵ تا %۲۲ بیماران دیده میشود و عمدتا در بیماران RF+ که
تیتر RF شان باالست دیده میشود. بیمارانی که تیتر RF باالیی دارند معموال بیماران بدی هستند و پروگنوز ضعیفی دارند.
این ندول ها در واقع نوعی واسکولیت هستند که با اجتماع بافت نکروزه به دور آن به ندول تبدیل میشود.
چشم ها: درگیری چشمی در %۱ بیماران دیده میشود و میتواند بیشتر الیه های چشم را درگیر کند. قرنیه، اسکلرا )به صورت اسکلریت و اپیاسکلریت(، فضای خلفی و قدامی، و شبکیه میتوانند درگیر شوند. همچنین سندرم شوگرن به همراه کراتوکنژکتیویت sicca هم ممکن است رخ دهد که شایع ترین تظاهر چشمی RA است ۱۲( تا %۲۲ بیماران(. در کراتوکنژکتیویت سیکا قرنیه و ملتحمه ملتهب میشوند و خشکی چشم وجود دارد. اگر کراتوکنژکتیویت با خشکی دهان همراه شود، سندرم شوگرن نام دارد که در بیماران RA شوگرن ثانویه است. بیمارانی که سیکا دارند مدام حس میکنند در چشمشان شنریزه وجود دارد. برای بررسی شوگرن، تست شیرمر (Schirmer) انجام میشود که یک کاغذ صافی را برش میدهیم و گوشهی چشم خارجی میگذاریم و طی زمان مشخصی بررسی میکنیم که کاغذ چقدر خیس شده.
اپیاسکلریت یا درگیری بافت سطحی اسکلرا جزو مواردی است که red eye میدهد ولی درد ندارد و یک وضعیت خود محدود شونده است. ولی در اسکلریت کل بافت اسکلرا درگیر میشود. در این حالت هم چشم قرمز میشود و بسیار دردناک هست. ۰٫۶ تا %۰٫۷ بیماران را درگیر میکند و با تاری دید هم همراه است. اسکلریت معموال با RA شدید همراه است. در صورت تکرار اسکلریت، اسکلرا به مرور زمان نازک میشود و بافت مشیمیهی زیر آن نمایان میشود و انگار اسکلرا خاکستری شده. در صورت نازک شدگی شدید، اسکلروماالشی ایجاد میشود که به علت فشار باالی داخل چشم بخش نازک اسکلرا بیرون زده میشود و در حالت خیلی شدید آن اسکلروماالشی perforated ایجاد میشود که اسکلرا پاره میشود و بافت چشم بیرون میریزد.
بر خالف لوپوس که بیشتر الیه های خلفی چشم را میگیرد، RA بیشتر البه های قدامی را درگیر میکند. دارو های RA هم عوارض چشمی دارند، مثال استروئید فرد را مستعد به کاتاراکت و گلوکوم میکند.
ریه: شایع ترین گرفتاری ریه، درگیری بافت پلور است )پلوریت(، بافت interstitial ریه نیز ممکن است درگیر شود ) ILD, Interstitial .)lung disese ندول های روماتوئید موجود در ریه ممکن است وسطشان سوراخ شود و حالت حفره یا cavity ایجاد کنند. این cavity امکان دارد پاره شوند و یا عفونت ها و قارچها روی آن ها سوار شوند. عارضه ی دیگر برونشیولیت )التهاب برونش( است که ممکن است به صورت Bronchiolitis obliterans organizing pneumonia (BOOP) رخ دهد. فشار شریان پولمونر ممکن است باال رود. عوارض دارویی درمان روماتوئید در ریه هم وجود دارد، مثالً امالح طال یا متوتروکساید (MTX) ی که استفاده میکنیم عوارض ریوی دارند. به عالوه التهاب مفصل کریکوآریتنوئید ممکن است آن قدر شدید باشد که باعث بسته شدن مجرای هوایی شود.
ندول های ریوی درگیری پلور خیلی اوقات عالمتی ندارد ولی گاهی باعالئم پلوریت دیده میشود، مثل درد هنگام نفس کشیدن. در %۲۲ موارد مایع اگزودا )با پروتئین و LDH باال( در دوطرف ریه تجمع میکند. درگیری و افیوژن پلور بیشتر در آقایان دیده میشود. تشخیص ILD عمدتا بر اساس عکس ساده یا CT scan ریه است و در آقایان بیشتر است. عالئم ILD به این صورت است که مریض به تدریج دچار تنگی نفس فعالیتی همراه با سرفهی خشک میشود.
در صورتی که بیمار RA به ما رجوع کرد و در عکس ریهی وی ندول دیدیم نمیتوانیم با اطمینان بگوییم ندول روماتوئید هستند و باید طی پروسهای احتمال بدخیمی را رد کنیم.
قلب: درگیری قلبی در بیماران RAدیررس است و اصالً شایع نیست که بیمار ابتدا با عوارض قلبی رجوع کند. درگیری قلبی باعث افزایش مرگ و میر بیماران دیده میشود و عمدتا در بیماران دارای ندول دیده میشود %۵۵( کسانی که ندول روماتوئید دارند، درگیری قلبی دارند و باید حواسمان به قلبشان باشد(. درگیری قلبی به شکل واسکولیت، ندول های قلبی، در موارد طول کشیده آمیلوئیدوز )رسوب آمیلوئید در بافت های مختلف مثل قلب(، سروزیت )پریکاردیت( و التهاب دریجه های قلبی نمایان میگردد.
شایع ترین تظاهر قلبی پریکاردیت است. در صورتی که از تمام بیماران RA اکوکاردیوگرام بگیریم، در یک سومشان پریکاردیت پیدا میکنیم و در اتوپسی ها مشخص شده %۲۵ بیماران درگیری پریکارد داشتهاند، ولی فقط %۱۵ موارد پریکاردیت عالمتدار میشوند. %۱۵۵ کسانی که پریکاردیت دارند RF+ هستند و در بیشتر موارد بیماری فعال است. %۲۵ این افراد ندول روماتوئید دارند. افیوژن پریکارد معموال با افیوژن پلور همراه است. با اینکه معموال بیعالمت است ولی امکان دارد حجم افیوژن آن قدر زیاد شود که تامپوناد رخ دهد.
میوکارد هم احتمال درگیری دارد، به این صورت که ضایعات گرانولوماتوز و یا interstitial در بافت میوکارد ببینیم. اگر اندوکارد هم درگیر شود، فرد دچار نارسایی های دریچهای میشود که شایع ترین آن MR است. درگیری اندوکارد ممکن است باعث اختالل بافت هدایتی و بلوک های قلبی هم بشود.
آترواسکلروز: بیماران روماتوئید مستعد آترواسکلروز های درگیر کنندهی عروق قلبی هستند و ریسک بیماری های عروقی قلبی، MI و مرگ ناگهانی در این بیماران بیشتر از افراد عادی است.
سیستم عصبی محیطی: بیشتر ۱( تا %۲ بیماران( از نوع درگیری های compressive است )یعنی فشار روی عصب باعث عالمت میشود( مثل سندرم تونل کارپال، سندرم تونل کوبیتال )آرنج(، سندرم تونل تارسال و یا درگیری زانو که باعث سوزش و گزگز و پاراستزی می شود. ندرتا پیش میآید که درگیری غیر فشاری باشد و بیشتر در بیماران دچار واسکولیت دیده میشود که ممکن است دچار ضایعاتی به نام Mononeuritis multiplex شوند )یعنی مریض صبح بیدار میشود
و میبیند یک دستش افتاده و باال نمیآید، بعد چند روز ناگهان یک پایش هم همانطوری میشود؛ در plexus های مختلف، هر جا یک عصب درگیر است( و یا اختالالت حسی پیدا کنند.
سیستم عصبی مرکزی: بسیار کم دیده میشود )برعکس لوپوس(. درگیری atlantoaxialکه قبالً گفته شد ممکن است روی نخاع یا بصلالنخاع اثر فشاری داشته باشد. ممکن هم هست Pachy-meningitis رخ دهد )که استاد گفتن مهم نیست خیلی بدونین چیه )
درگیری کلیه:اصالً شایع نیست )برخالف لوپوس(. در صورت درگیری کلیه احتماال یا بیمار اصالً RA ندارد و لوپوس دارد، یا اینکه خیلی بدشانس است و لوپوسروی روماتوئید وی اضافه شده )اصطالحاً روپوس! دارد(. احتمال دیگر هم این است که بیمار RA است ولی NSAID تجویز شده برای وی زیاد بوده و دچار نفروپاتی دارویی شده. اگر RA خیلی طوالنی شود )که در قدیم زیاد بود و اآلن دیگر نمیبینیم( ممکن است آمیلوئیدوز کلیه های وی را درگیر کند. در موارد خیلی شدید RA، واسکولیت ممکن است کلیه ها را هم درگیر کند. در موارد خیلی نادر پروتئینوری همراه با Membranous Nephropathy و یا Focal mesangial proliferative GN در بیماران روماتوئید دیده شده. پس به طور کلی اگر بیمار RA با پروتئینوری به ما مراجعه کرد، مشکل کلیه ارتباطی به روماتوئید ندارد مگر این که خالفش ثابت شود.
واسکولیت روماتوئید: در بیمارانی که روماتوئیدشان خیلی طول کشیده دیده میشود )به طور متوسط ۱۳٫۶ سال طول کشیده باشد(. RF این افراد مثبت است و تیتر های باالیی دارد. همراه با بیماری خیلی شدید، وجود خوردگی در مفاصل، وجود ندول روماتوئید، در حین درمان با کورتیکواستروئید، و وجود HLA DRB1 0401 است. بیشتر در آقایان دیده میشود.
تظاهرات واسکولیت روماتوئید بسار مختلف است. میتواند شبیه یک انفارکت ریز گوشهی ناخن باشد یا یک زخم وسیع در اندام ها و در موارد شدید ممکن است باعث گانگرن شدن انگشت های بیمار شود. اختالالت عصبی ممکن است در زمینهی واسکولیت روماتوئید رخ دهد، مثل اختالل حس )که ممکن است تنها تظاهر واسکولیت باشد و به صورت حس گرما یا گزگز گزارش شود(، اختالل حرکتی، Mononeuritis multiplex یا نوروپاتی های محیطی.
درگیری قلبی واسکولیت میتواند باعث افزایش فشار شران پولمونر و خونریزی بافت ریه شود و میتواند عامل MI هم باشد.
عضالت: عمدتا به دلیل استفاده نکردن از مفصل ملتهب رخ میدهد که باعث میشود یک useless atrophy رخ دهد. درمان با کورتون ممکن است میوپاتی و ضعف عضالنی بدهد. نوروپاتی های محیطی هم ممکن است باعث اشکال در عصبرسانی به عضله شوند. خیلی کم اتفاق میافتد که شاهد میوزیت فعال باشیم، به این صورت که عضله ملتهب میشود و در آن تخریب رخ میدهد و آنزیم های عضالنی آزاد میشوند و در نتیجه ضعف در آن عضله رخ میدهد.
استخوان ها: بیماران RA به شدت مستعد پوکی استخوان هستند. یک پوکی استخوان ژنرالیزه به علت بی حرکتی و وجود التهاب در بدن و کورتون درمانی داریم؛ ولی نوعی پوکی هم به نام Juxta-articular osteoporosis داریم که استخوان های نزدیک مفاصل ملتهب درگیر دچار پوکی میشوند.
سندرم :Felty اآلن دیگر دیده نمیشود و فقط به درد سوال دادن در امتحان میخورد! فقط در بیمارانی که روماتوئید های طول کشیده و کنترل نشده دارند دیده میشود. در این افراد تیتر RF باالست و لکوپنی دارند WBC( پایین، به طور خاص نوتروفیل های این بیماران پایین است(. ممکن است طحالشان بزرگ باشد و گاهی کم خونی و پالکت پایین هم دیده میشود. عفونت های مکرر دارند و دچار زخم پا میشوند. تریاد تشخیصی آن، بیماری است که آرتریت مزمن دارد، طحالش بزرگ است و نوتروپنی )گرانولوسیتوپنی( مداوم طوالنی مدت زیر ۱۲۵۵عدد دارد )مورد آخر باید حتماً باشد ولی اسپلنومگالی ممکن است دیده نشود(. %۰۵ این بیماران HLA DR4 مثبت دارند. بیشتر در خانم ها و دههی ۲ تا ۵ زندگی دیده میشود و متاسفانه در یک سوم موارد وقتی دیده میشود که بیمار مفصل فعال )درگیر( ندارد و دیگر تحت نظر پزشک نیست. ESR این افراد باالست و یک تغییر رنگ قهوهای در اندام تحتانیشان دیده میشود. تظاهرات خارج مفصلی RA در این افراد زیاد است.
عالئم آزمایشگاهی: شامل RF، کم خونی )التهاب در هر جایی میتواند باعث آنمی شود، حتی یک نوع آنمی داریم به اسم آنمی بیماری مزمن(، ESR باال )عالمت التهاب( و CRP باال. تست جدیدی هم داریم به اسم Anti Cyclic citrullinated peptide(ACCP) که حساسیتی حدود %۵۵ و اختصاصیتی حدود ۰۳ تا %۰۰ درصد دارد و برای تشخیص روماتوئید مناسب است )هرچند برای غربالگری زیاد مناسب نیست(.

RF برای بیماری روماتوئید اختصاصی نیست و در بیماری های دیگری مثل لوپوس، شوگرن، پلیمیوزیت، درماتومیوزیت، خیلی از بیماری های عفونی مثل TB، sub acute endocarditis، هپاتیت مزمن، و جذام هم RF مثبت میشود. به عالوه هرچه سن باالتر رود، میزان مثبت بودن RF هم بیشتر میشود %۲( افراد باالی ۲۵ سال RF شان بدون دلیل مثبت است(.
افیوژن مفصل درگیر ویژگی های مشخصی دارد، ظاهرش کدر است، حجمش زیاد است، ویسکوزیته ی کمتری دارد و WBC های آن زیاد میشود )در یک مفصل نرمال زیر ۲۵۵ عدد WBC داریم ولی در مفصل ۲٫۵۵۵ RA تا WBC 52.555 داریم(. اگر WBC مفصل باالی ۲۵٫۵۵۵ باشد، به نفع بیماری عفونی )آرتریت سپتیک( است ولی چیزی که واقعاً به ما کمک میکند درصد نوتروفیل هاست و اگر میزان نوتروفیل ها ۵۲ تا %۰۵ یا بیشتر باشد، به نفع آرتریت سپتیک است. در RA نسبت نوتروفیل ها %۲۵ است.

تظاهرات رادیولوژیک: تغییرات در بافت نرم، پوکی استخوان، خوردگی استخوان، کیست های استخوانی، کاهش فاصلهی مفصلی، دفرمیتی ها. معموال درگیری symmetric و در هر دو طرف است، حتی کاهش فاصلهی مفصلی هم به صورت قرینه دیده میشود ولی در آرتروز کاهش فاصله به صورت غیر قرینه دیده میشود. یکی از جاهایی که خوردگی نشانهی قطعی RA است، زائدهی استایلوئید استخوان اولنا میباشد.
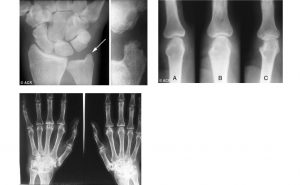 در کارپیت التهاب آن قدر زیاد است که تشخیص استخوان های مچ از یکدیگر امکان ناپذیر میشود. کارپیت دوطرفه هم ما را به سمت تشخیص RA میبرد.
در کارپیت التهاب آن قدر زیاد است که تشخیص استخوان های مچ از یکدیگر امکان ناپذیر میشود. کارپیت دوطرفه هم ما را به سمت تشخیص RA میبرد.
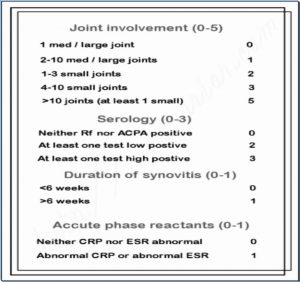
تشخیص افتراقی: آرتریت روماتوئید با خیلی از بیماری ها قابل افتراق است: عفونت ها، لوپوس، اسپاندیلو آرتروپاتی های سرونگاتیو، آرتروپاتی های کریستالی، آرتروپاتی های پسوریاتیک، Intermittent hydrarthrosis، و اوستئو آرتریت ها. کرایتریای تشخیصی جدید RA مطابق جدول مقابل است و باید آن را حفظ کنیم. در مورد مفاصل بر اساس تداد و نوع مفاصل درگیر امتیاز میدهیم. در سرولوژی زیاد یا کم بودن تیتر موثر است )کم تر از ۳ برابر نرمال تیتر پایین است و ۲ امتیاز دارد و بیشتر از ۳ برابر نرمال تیتر باالست و ۳ امتیاز دارد(. اگر بیمار در مجموع از این کرایتریا ۰ امتیاز بگیرد، تشخیص RA برای وی داده میشود. در کرایتریای قبلی حتما باید ۰ هفته از زمان بیماری میگذشت تا تشخیص RA داده شود ولی حاال زمان درگیری فقط ۱ امتیاز دارد که هرچه سریع تر تشخیص RA داده شود.
درمان:
قبالً اساس درمان استفاده از دارو های ضد التهابی غیر استروئیدی (NSAIDs) بوده ولی حاال عمدتا از استروئید ها و DMARD ها (Disease Modifying Antirheumatic Drugs) استفاده میکنیم. در بیماری های شدید تر ممکن از از داروهای سرکوبگر ایمنی )مثل شیمی درمانی( استفاده کنیم. دارو های جدید تر شامل Anti-Cytokine ها میشوند.
NSAIDs : دیگر استفاده نمیشوند زیرا روی پروسهی بیماری اثری ندارند.
استروئید ها: زیاد استفاده میشوند زیرا هم ضد التهابند هم به تازگی کشف شده DMARD هستند.
DMARDs : روند بیماری را عقب میاندازند. DMARD های قدیمی شامل ضد ماالریا ها و متوتروکساید (MTX) میشوند.
دارو های بیولوژیک: دارو های جدید هستند. علیه IL-1 و IL-6 و TNFα ساخته شدهاند. گرانقیمتند ولی خوشبخنانه بعضی از آن ها بیمه شده و قابل استفاده هستند.

